Thi objective of this post is to help you understand the difference between two conditions, breastfeeding jaundice and breast milk jaundice.
Breastfeeding Jaundice
This is called breastfeeding jaundice but perhaps a better term is “lack of” breastfeeding jaundice.
Onset is in the first days of life
Causes: poor breast feeding, delayed pooping leading to increased enterohepatic circulation of unconjugated bilirubin
Clinically: excessive weight loss, poor breastfeeding, sleepy or fussy baby, decreased urine and stool output
Treatment
FEED THE BABY (consider using a supplemental feeding plan, described below)
Fix or work on the breastfeeding problem
Monitor closely
The goal of a supplemental feeding plan is to feed the baby but not break the breastfeeding. Here is the supplemental feeding plan we use at our hospital.
The baby should feed from the breast on feeding cues. Mother should pump after feeds (at least every three hours). Feed the baby expressed mother’s milk/donor milk/infant formula of the following volume via an alternative feeding method of mother’s choice.
0-24 hours, up to 10-15cc per feed every three hours
25-48 hours, up to 20 cc per feed every three hours
49 -72 hours, up to 30 cc per feed every three hours
Usa an alternative feeding method per the mother’s choice: Cup/syringe/finger feed/dropper/bottle (slow flow nipple, pace feed)
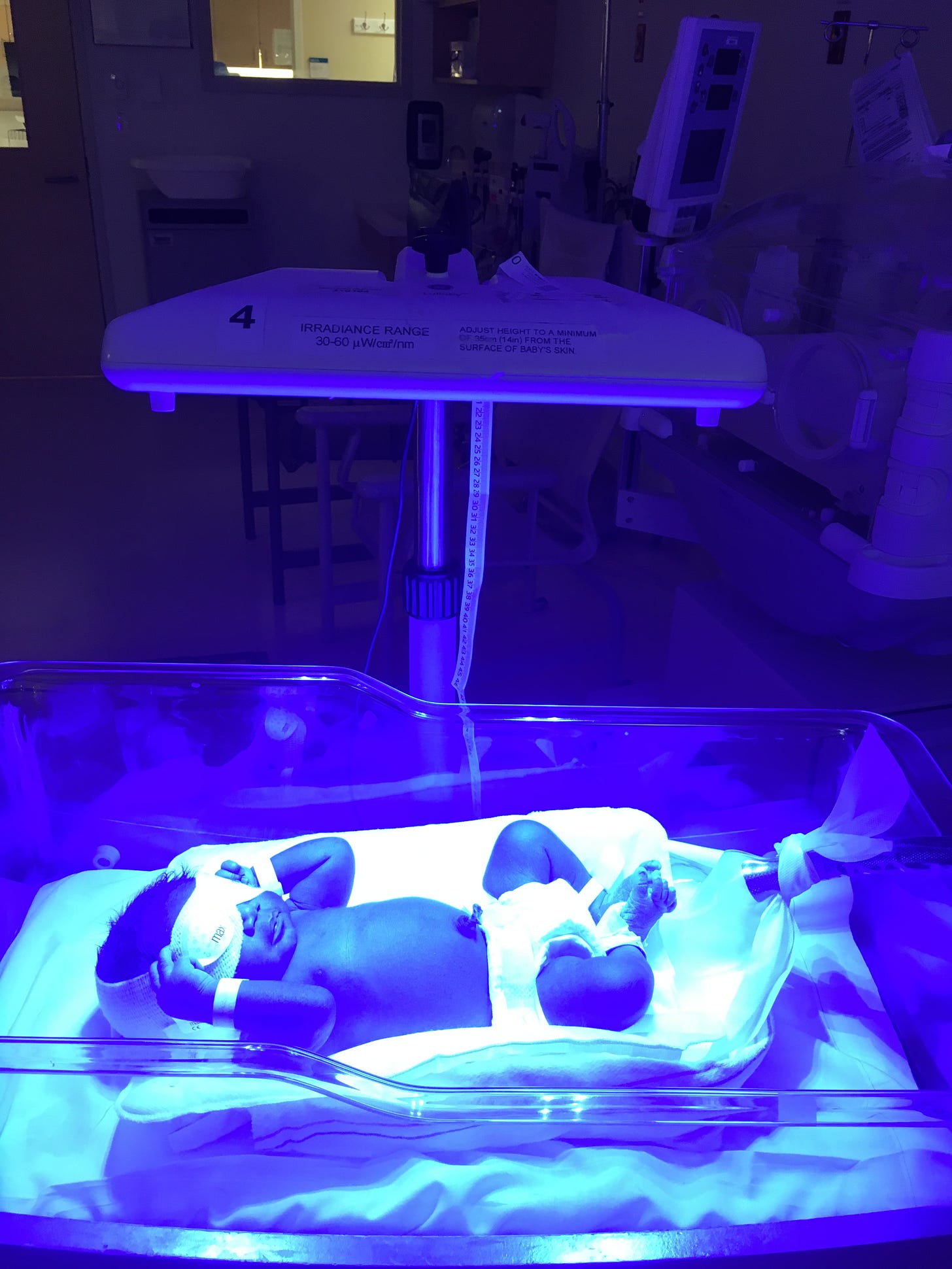
Phototherapy
Infant may need to be placed on phototherapy or “go under the lights”
Phototherapy works by the fact that the energy of the light converts the unconjugated (fat soluble) bilirubin to a different shape/configuration which is water soluble. This new form of bilirubin can be peed out in the urine.
Phototherapy
Blue-green light
Fluorescent tubes, tungsten halogen lamps, fiberoptic blanket
Exposure to infant’s maximum surface area
Baby should be in a bassinet, not an incubator
Fluorescent tubes are placed at a certain distance from the infant
The default in our hospital is two device phototherapy which means a neo blue bank above and a bili blanket below.
When the baby comes out to breastfeed, while breastfeeding, the bili blanket goes on the baby’s back. My understanding is that home phototherapy banks are available but I have zero experience with them.
Breast Milk Jaundice
Breast milk jaundice
A benign unconjugated hyperbilirubinemia associated with breastfeeding
A common cause of prolonged jaundice in an otherwise healthy breastfed infant born at term
Presents in the 1st or 2nd week of life
Can persist for as long as 12 weeks before spontaneous resolution
Has been reported as affecting as many as one-third of exclusively breastfeeding infants
Clinically the baby is thriving, eating well, with good weight gain and is peeing and pooping normally
The exact cause of breast milk jaundice has not been determined. Some theories include:
Beta glucuronyl transferase in the gut deconjugates the bilirubin which then gets sucked back in
Epidermal growth factor in human milk
Something in breast milk that interferes with the conjugation step in the liver hepatocytes
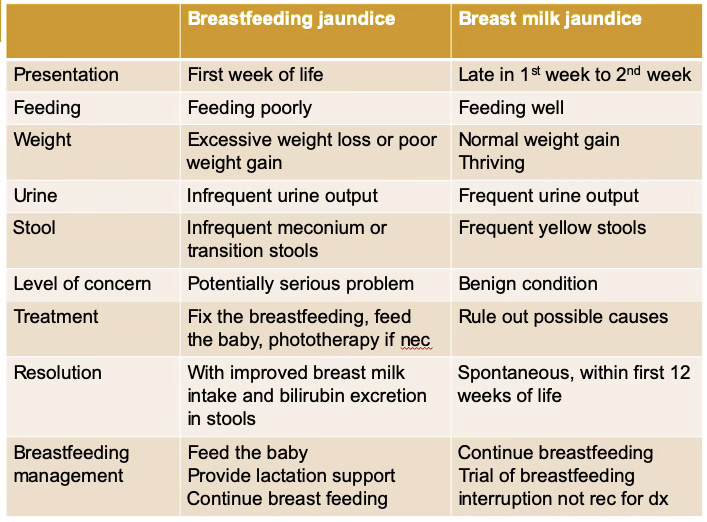
This table compares breastfeeding jaundice and breast milk jaundice. Test takers should be familiar with the information in the table.
References
Preer GL, Philipp BL. Understanding and managing breast milk jaundice. Arch Dis Child Fetal Neonatal Ed. 2011 Nov;96(6):F461-466
Tema 49. Ictericia de Lactancia e Ictericia de la Leche Materna
El objetivo de esta publicación es ayudar a comprender la diferencia entre dos afecciones, la ictericia de la lactancia materna y la ictericia de la leche materna.
La ictericia de la lactancia materna
Ictericia de lactancia materna Esto se llama ictericia de lactancia, pero quizás un término mejor es “falta de ictericia de lactancia”.
El inicio es en los primeros días de vida.
Causa: lactancia materna deficiente, defecación tardía que conduce a un aumento de la circulación enterohepática de bilirrubina no conjugada
Clínicamente: pérdida de peso excesiva, lactancia deficiente, bebé somnoliento o irritable, disminución de la producción de orina y heces
Tratamiento
ALIMENTAR AL BEBÉ ( use un plan de alimentación suplementaria, descrito a continuación)
Arreglar o trabajar en el problema de la lactancia
Monitorear de cerca
El objetivo de un plan de alimentación suplementaria es alimentar al bebé pero no interrumpir la lactancia.
Este es el plan de alimentación suplementaria que utilizamos en nuestro hospital.
El bebé debe alimentarse del seno cuando se le indique.
La madre debe extraer leche después de las tomas (al menos cada tres horas).
Alimento al bebé con leche materna extraída/leche de donante/fórmula infantil del siguiente volumen a través de un método de alimentación alternativo elegido por la madre.
0-24 horas, hasta 10 cc por alimentación cada tres horas
25-48 horas, hasta 20 cc por toma cada tres horas
49 -72 horas, hasta 30 cc por toma cada tres
Método de alimentación alternativo según la elección de la madre: taza/jeringa/alimentación con el dedo/cuentagotas/biberón (tetina de flujo lento, alimentación a ritmo)
Fototerapia
Es posible que el bebé deba recibir fototerapia o "ir bajo las luces" La fototerapia funciona por el hecho de que la energía de la luz convierte la bilirrubina no conjugada (soluble en grasa) en una forma/configuración diferente que es soluble en agua. Esta nueva forma de bilirrubina se puede orinar en la orina.
Luz azul-verde
Tubos fluorescentes, lámparas halógenas de tungsteno, manta de fibra óptica
Exposición al área de superficie máxima del bebé
El bebé debe estar en un moisés, no en una incubadora
Los tubos fluorescentes se colocan a cierta distancia del bebé.
El valor predeterminado en nuestro hospital es la fototerapia de dos dispositivos, lo que significa un banco neo azul arriba y una manta de bili debajo.
Cuando el bebé sale a amamantar, durante la lactancia, la manta de bili va sobre la espalda del bebé.
Ictericia de la leche materna
Ictericia de la leche materna
Una hiperbilirrubinemia no conjugada benigna asociada con la lactancia
Una causa común de ictericia prolongada en un bebé amamantado por lo demás sano a término
Se presenta en la 1ª o 2ª semana de vida
Puede persistir hasta 12 semanas antes de la resolución espontánea
Se ha informado que afecta hasta a un tercio de los bebés que amamantan exclusivamente
Clínicamente el bebé está prosperando, comiendo bien, con un buen aumento de peso y está orinando y defecando normalmente.
No se ha determinado la causa exacta de la ictericia de la leche materna. Algunas teorías
La beta glucuronil transferasa en el intestino desconjuga la bilirrubina que luego es succionada nuevamente
Factor de crecimiento epidérmico en la leche humana
Algo en la leche materna que interfiere con el paso de conjugación en los hepatocitos del hígado
Esta tabla compara la ictericia de la lactancia maternal y la ictericia de la leche materna. Los examinados deben estar familiarizados con la información de la tabla.
Referencias
Preer GL, Philipp BL. Comprensión y manejo de la ictericia por leche materna. Arch Dis Infantil Fetal Ed. Neonatal. 2011 noviembre;96(6):F461-466



wow. Thank you. I've been studying the breasting atlas simultaneously and I am finding that some of the length in some conditions differ from their book to LC on substack. Only by a day or 2. I'm studying both so I hope it does not affect my through process as I test. I truly appreciate you getting it all in for us.